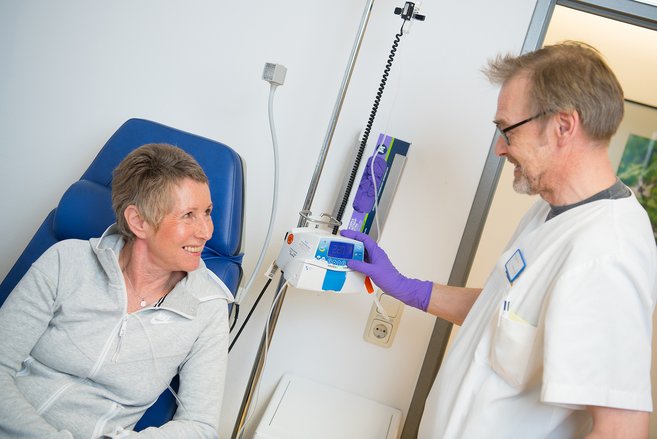
In der Behandlung des Dickdarmkrebses (inklusive des Krebses des Mastdarmes) kommen verschiedene Therapieformen und Fachdisziplinen zum Einsatz. Hierzu gehören die operative Versorgung des Ursprungstumors (Primärtumors) oder auch von Tochtergeschwülsten (Metastasen), endoskopische interventionelle Techniken, radiologisch interventionelle Verfahren (zur lokalen Behandlung von Metastasen), die Strahlentherapie und die Systemtherapie (Chemotherapie, Antikörpertherapie u.a.). Nicht selten werden diese Verfahren kombiniert, teils erfolgt dies gleichzeitig, mitunter auch nacheinander (sequentiell). Koordiniert werden die verschiedenen Verfahren und vor allem auch die verschiedenen Fachdisziplinen über die Tumorkonferenzen, die wiederholt und interdisziplinär das individuelle Vorgehen für den einzelnen Patienten festlegen.
Im Besonderen soll hier auf die sogenannte Systemtherapie eingegangen werden. Unter einer Systemtherapie versteht man eine Behandlung, die in nahezu allen Bereichen des Körpers ihre Wirkung entfalten kann, da sie über den Blutkreislauf verteilt wird.
Welche therapeutischen Ziele kann eine Systemtherapie haben?
Die Systemtherapie hat in der Behandlung des Dickdarmkrebses verschiedene Intentionen je nach Stadium der Erkrankung, je nach Allgemeinzustand und natürlich je nach Wunsch des Patienten. Eine neoadjuvante Systemtherapie hat unter anderem die Ziele, vor einer operativen Entfernung des Tumors die Resektabilität zu verbessern und eine frühzeitige Metastasierung möglichst zu verhindern. Beim Mastdarmkrebs (Rektumkarzinom) wird dies im Allgemeinen mit einer Bestrahlung kombiniert. Gerade in dieser Situation gab es in den vergangenen Jahren bedeutsame Studienergebnisse, die zum Wohle der Patient*innen bereits in den klinischen Alltag Einzug gehalten haben. Der Begriff „Konversionstherapie“ bedeutet, dass beispielsweise ein initial nicht entfernbarer Tumorbefall durch eine meist intensive Systemtherapie in einen resektablen Zustand verwandelt wird mit dem Ziel der Heilung. Eine sogenannte adjuvante Systemtherapie wird Patienten nach der vollständigen Operation des Darmkrebses angeboten, wenn gewisse Risikofaktoren vorliegen. Hierdurch wird angestrebt, einen Rückfall der Krebserkrankung möglichst zu verhindern. Studienergebnisse der vergangenen Jahre haben dazu geführt, dass in diesen Fällen häufig weniger Therapie erforderlich ist, ohne auf den gewünschten Effekt verzichten zu müssen. Folglich kommt es zu weniger therapiebedingten Nebenwirkungen. Bei einer palliativen Systemtherapie steht im Allgemeinen nicht die Heilung (Kuration), sondern die Verlängerung der Überlebenszeit und der Erhalt beziehungsweise die Verbesserung der Lebensqualität im Vordergrund. Hier ist stets eine Abwägung zwischen möglichen Nebenwirkungen einer Systemtherapie und dem potentiellen Nutzen derselben vorzunehmen. Die frühzeitige Hinzuziehung palliativmedizinischer Spezialisten ist von größter Bedeutung, gleiches gilt für die psychologische Betreuung.
Welche Substanzen kommen in der Systemtherapie des Darmkrebses zum Einsatz?
Für die Systemtherapie werden klassische Zytostatika (Chemotherapeutika) wie beispielsweise 5-Fluorouracil (5-FU), Oxaliplatin oder Irinotecan eingesetzt, die als Infusionen oder als Tabletten im stationären oder meistens im ambulanten Bereich verabreicht werden können. Typische Nebenwirkungen sind Durchfälle, Veränderungen des Blutbildes oder Polyneuropathien, die unter anderem durch Dosisanpassungen meist gut kontrolliert werden können.
Welche „modernen“ Therapieformen gibt es?
Meistens in Kombination, teilweise aber auch als Einzelsubstanz werden sogenannte monoklonale Antikörper eingesetzt, deren Zielstrukturen Rezeptoren oder Botenstoffe sind, die für das Krebswachstum, die Neubildung von Gefäßen oder für die Metastasierung von Bedeutung sind. Durch die Blockade dieser Rezeptoren oder Botenstoffe können in der palliativen Situation deutliche Verbesserungen der Prognose bei akzeptabler Lebensqualität erzielt werden. Voraussetzung für den Einsatz einzelner dieser Substanzen ist eine exakte molekularpathologische Untersuchung des Tumorgewebes vor Therapiebeginn, da nicht jede Krebszelle empfindlich gegenüber diesen modernen Substanzen ist. Auch die anatomische Lage des Darmkrebses spielt seit einigen Jahren hierbei eine Rolle, da es je nach Lokalisation des Ursprungskrebses therapierelevante Unterschiede im Tumorgewebe gibt.
Seit kurzem hat erfreulicherweise auch die Therapie mit sogenannten Checkpoint-Inhibitoren Einzug gehalten in die Behandlung des Darmkrebses. Diese monoklonalen Antikörper repräsentieren eine spezielle Form der Immuntherapie, bei welcher körpereigene Immunzellen (zytotoxische T-Zellen) gegen den Krebs reaktiviert werden. Auch hierbei ist im Vorfeld genauestens zu klären, ob auf molekularer Ebene die Voraussetzungen für diese Therapieform vorliegen.
Das Nebenwirkungsmanagement der modernen Substanzen ist anspruchsvoll und erfordert viel Erfahrung, wobei die modernen Substanzen insgesamt eine gute Verträglichkeit im Vergleich zur klassischen Chemotherapie aufweisen.
Dr. med. Thorsten Wenzel, Leitender Oberarzt in der Klinik für Hämatologie, Onkologie und Palliativmedizin